سلامت پوست: چگونه روتین ایدهآل خود را در ۳ مرحله ساده پیدا کنیم؟

پوست بزرگترین اندام بدن است و اولین خط دفاعی در برابر آلودگی، میکروبها و نور خورشید محسوب میشود. سلامت پوست نهتنها بر زیبایی ظاهری تأثیر مستقیم دارد، بلکه شاخصی از وضعیت کلی سلامت بدن است. وقتی پوست سالم باشد، درخشان، صاف و یکدست به نظر میرسد؛ اما اگر دچار کمآبی، التهاب یا تغذیهی نامناسب شود، سریعتر پیر و کدر خواهد شد. بنابراین داشتن روتین پوستی درست، نه فقط برای زیبایی بلکه برای حفظ سلامت کلی بدن ضروری است.
رفع تیرگی بدن
رفع تیرگی بدن یکی از دغدغههای رایج در مراقبت از پوست است، بهویژه زمانی که نواحیای مانند زیر بغل، کشاله ران، زانو، آرنج یا گردن دچار تغییر رنگ میشوند. بسیاری تصور میکنند این تیرگیها دائمی هستند، اما در اغلب موارد میتوان با شناخت علت اصلی و انتخاب روش مراقبتی مناسب، به بهبود تدریجی رنگ پوست کمک کرد.
5 علت تغییر چرخه قاعدگی؟

چرخه قاعدگی یکی از مهمترین شاخصهای سلامت زنان است. بسیاری از افراد تصور میکنند چرخه قاعدگی باید دقیقاً هر ۲۸ روز اتفاق بیفتد، اما واقعیت این است که چرخه قاعدگی میتواند هر ماه تغییر کند و این تغییر همیشه نشانه بیماری نیست.
سلامت مو چیست و چگونه روتین موی درست انتخاب کنیم؟

سلامت مو فقط به ظاهر براق یا صاف بودن آن خلاصه نمیشود. موهای سالم تعادل عوامل مختلف مثل هورمونها، تغذیه، سبک زندگی، میزان استرس و مراقبت روزانه است.
یادآوری پریود و روزهای مهم؛ مدیریت هوشمند با لیوم و لیاد

فراموش کردن پریود، روزهای حساس چرخه قاعدگی یا حتی مناسبتهای مهم زندگی، موضوعی رایج است که میتواند باعث استرس، سوءتفاهم یا نگرانی شود.
یادآوری پریود و یادآورهای مختلف دیگر اگر به موقع باشد نه تنها به آرامش ذهن کمک میکند، بلکه نشانهای از توجه به سلامت فردی و روابط عاطفی است.
چطور نامنظمی قاعدگی را مدیریت کنیم؟ بررسی راهکارها + تست رایگان نامنظمی قاعدگی

نامنظمی قاعدگی (پریودی) یکی از شایعترین دغدغههای زنان در سنین مختلف است. عقب افتادن پریود، جلو افتادن آن، قطع شدنهای موقت یا تغییرات شدید در علائم، میتواند باعث نگرانی، استرس و حتی ترس از وجود مشکلات جدیتر شود.
احتمال بارداری
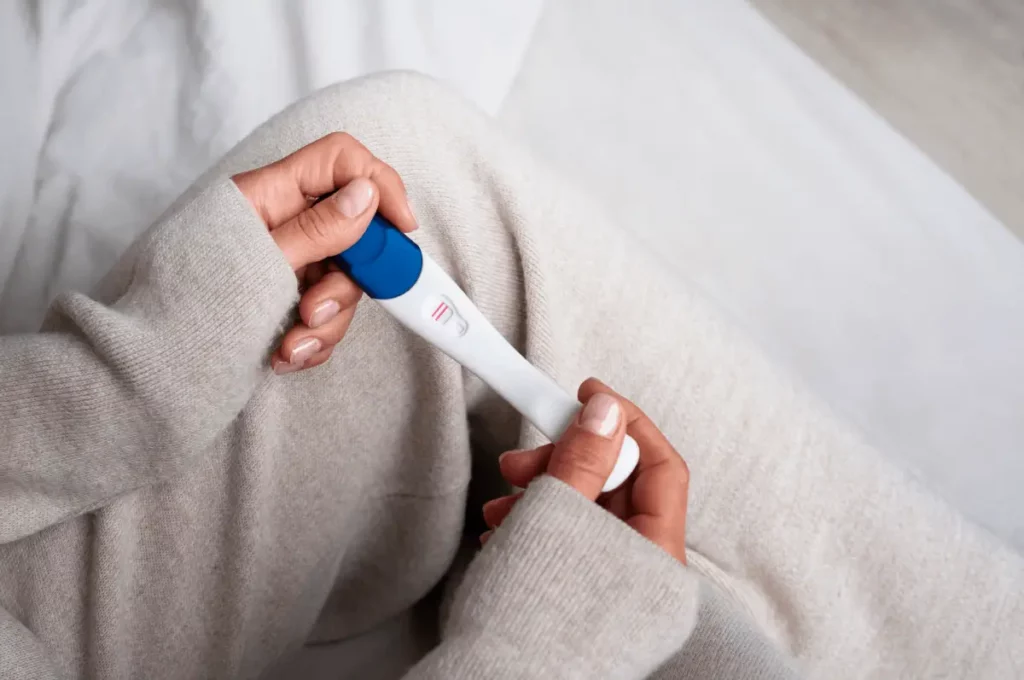
احتمال بارداری بارداری یکی از مهمترین و شگفتانگیزترین فرآیندهای زیستی است که در بدن انسان رخ میدهد. این فرآیند تحت تأثیر عوامل متعددی از جمله زمانبندی تخمکگذاری، کیفیت اسپرم، سلامت رحم و تعادل هورمونی قرار دارد. درک احتمال بارداری برای بسیاری از افراد اهمیت ویژهای دارد؛ برخی به دنبال افزایش شانس بارداری هستند، در حالی که برخی دیگر قصد دارند با آگاهی بیشتر از روشهای پیشگیری استفاده کنند. یکی از رایجترین پرسشهایی که افراد دارند این است که “احتمال بارداری در شرایط مختلف چقدر است؟” پاسخ به این سوال نیازمند بررسی دقیق چرخه قاعدگی، زمان تخمکگذاری، میزان باروری و تأثیر روشهای جلوگیری از بارداری است. همچنین، باورهای نادرست زیادی درباره احتمال بارداری وجود دارد که در این مقاله سعی خواهیم کرد با ارائه اطلاعات علمی و دقیق، به رفع این ابهامات کمک کنیم. در ادامه، به بررسی تمام جنبههای مرتبط با احتمال بارداری خواهیم پرداخت؛ از نحوه عملکرد سیستم تولیدمثل گرفته تا عواملی که میتوانند احتمال بارداری را کاهش یا افزایش دهند. همچنین، به شما کمک خواهیم کرد که با آگاهی کامل، تصمیمهای درستی درباره برنامهریزی بارداری یا پیشگیری از آن بگیرید. فهرست فرآیند بارداری چگونه رخ میدهد؟ بارداری یک فرآیند پیچیده است که با آزاد شدن یک تخمک از تخمدان آغاز میشود و در صورت برخورد با یک اسپرم سالم، منجر به بارورسازی و سپس لانهگزینی در رحم میشود. برای اینکه بارداری بهطور موفقیتآمیز رخ دهد، چندین مرحله مهم باید طی شود که در ادامه بهطور کامل توضیح داده میشود. 1. تخمکگذاری تخمکگذاری چیست؟ تخمکگذاری (Ovulation) به فرآیندی گفته میشود که در آن تخمدان یک تخمک بالغ را آزاد کرده و به سمت لولههای فالوپ (لولههای رحمی) هدایت میکند. این تخمک در صورت برخورد با یک اسپرم میتواند بارور شود. زمان تخمکگذاری: در یک چرخه قاعدگی ۲۸ روزه، تخمکگذاری معمولا در روز ۱۴ رخ میدهد. اگر چرخه قاعدگی فرد کوتاهتر یا بلندتر باشد، زمان تخمکگذاری تغییر میکند؛ بهعنوان مثال، در چرخه ۳۰ روزه، تخمکگذاری در روز ۱۶ اتفاق میافتد. ویژگیهای تخمکگذاری: عمر تخمک: پس از آزاد شدن، تخمک حدود ۱۲ تا ۲۴ ساعت زنده میماند و در این بازه امکان بارور شدن دارد. علائم تخمکگذاری: برخی از زنان علائمی مانند افزایش دمای بدن، ترشحات شفاف و کشدار دهانه رحم، افزایش میل جنسی و درد خفیف در ناحیه تخمدان را تجربه میکنند. شانس بارداری در این مرحله: اگر در روزهای قبل یا حین تخمکگذاری رابطه جنسی محافظتنشده رخ دهد، احتمال بارداری بسیار زیاد است. 2. بارورسازی بارورسازی چیست؟ بارورسازی (Fertilization) زمانی رخ میدهد که یک اسپرم سالم موفق شود به داخل تخمک نفوذ کرده و با آن ترکیب شود. این اتفاق معمولا در بخش آمپولای لوله فالوپ (قسمت ابتدایی لولههای رحمی) رخ میدهد. روند بارورسازی: هنگام انزال مرد، میلیونها اسپرم در مایع منی آزاد میشوند. از میان این تعداد زیاد، تنها چندصد اسپرم موفق میشوند به نزدیکی تخمک برسند. از میان این اسپرمها، فقط یک اسپرم میتواند به درون تخمک نفوذ کند و باعث باروری شود. پس از ورود اسپرم به تخمک، دیواره تخمک تغییر میکند تا از ورود اسپرمهای دیگر جلوگیری کند. هستههای تخمک و اسپرم با یکدیگر ترکیب شده و تشکیل یک سلول جدید به نام زیگوت (Zygote) را میدهند. نکات مهم درباره بارورسازی: اسپرمها در دستگاه تناسلی زن ۳ تا ۵ روز زنده میمانند، بنابراین حتی اگر رابطه جنسی چند روز قبل از تخمکگذاری اتفاق افتاده باشد، امکان بارداری وجود دارد. اگر تخمک در این مرحله بارور نشود، از بین رفته و همراه با دیواره رحم در دوره قاعدگی دفع میشود. 3. لانهگزینی لانهگزینی چیست؟ لانهگزینی (Implantation) مرحلهای است که در آن تخمک بارور شده (که اکنون به آن بلاستوسیست میگویند) به دیواره داخلی رحم (آندومتر) میچسبد و رشد خود را آغاز میکند. این مرحله مهمترین بخش بارداری محسوب میشود، زیرا اگر لانهگزینی انجام نشود، بارداری ادامه پیدا نمیکند. زمان لانهگزینی: معمولا ۶ تا ۱۲ روز پس از تخمکگذاری لانهگزینی رخ میدهد. برخی زنان ممکن است در این مدت لکهبینی خفیفی (خونریزی لانهگزینی) داشته باشند. فرآیند لانهگزینی: تخمک بارور شده (بلاستوسیست) پس از طی کردن مسیر خود از لولههای فالوپ، به رحم میرسد. سلولهای سطحی بلاستوسیست شروع به ترشح آنزیمهایی میکنند که به آن اجازه میدهد به دیواره رحم متصل شود. پس از اتصال موفق، بلاستوسیست در بافت رحم فرو میرود و تغذیه خود را از خون مادر آغاز میکند. نشانههای احتمالی لانهگزینی: لکهبینی سبک که ممکن است با قاعدگی اشتباه گرفته شود. احساس گرفتگیهای خفیف در رحم. تغییرات جزئی در دمای بدن. هورمون HCG و تأثیر آن: پس از موفقیت لانهگزینی، سلولهای جفت شروع به تولید هورمون گنادوتروپین جفتی انسانی (HCG) میکنند. این هورمون به حفظ بارداری کمک کرده و باعث توقف قاعدگی میشود. تستهای بارداری هم بر اساس تشخیص میزان این هورمون در خون یا ادرار عمل میکنند. احتمال بارداری در شرایط مختلف احتمال بارداری بسته به شرایط مختلف، از جمله زمان رابطه جنسی، روشهای جلوگیری و وضعیت چرخه قاعدگی تغییر میکند. در این بخش به بررسی دقیقتر احتمال بارداری در شرایط مختلف خواهیم پرداخت. 1. بارداری در طول چرخه قاعدگی چرخه قاعدگی شامل مجموعهای از تغییرات هورمونی و فیزیولوژیکی است که در بدن زن رخ میدهد و بسته به روزهای مختلف چرخه، احتمال بارداری متفاوت است. این احتمال بیشتر در برخی روزهای خاص از چرخه قاعدگی وجود دارد و در سایر روزها کمتر است. در اینجا، به بررسی روزهای مختلف چرخه و احتمال بارداری در هرکدام میپردازیم. روزهای نزدیک به تخمکگذاری (روز ۱۰ تا ۱۵) این روزها احتمال بارداری بسیار بالا است، زیرا تخمکگذاری معمولا در روز ۱۴ یا نزدیک به آن رخ میدهد و تخمک حدود ۱۲ تا ۲۴ ساعت زنده میماند. اسپرمها میتوانند تا ۵ روز زنده بمانند، بنابراین اگر رابطه جنسی چند روز قبل از تخمکگذاری اتفاق بیفتد، احتمال بارداری زیاد است. رابطه جنسی در روزهای ۱۰ تا ۱۵ از چرخه، به خصوص روزهایی که تخمکگذاری در آنها رخ میدهد، بیشترین شانس بارداری را به همراه دارد. روزهای قبل از تخمکگذاری (روز ۵ تا ۹) در این روزها احتمال بارداری متوسط است. در این بازه زمانی، تخمکگذاری هنوز رخ نداده است، اما اسپرمهای زنده که چند روز پیش وارد دستگاه تناسلی زن شدهاند، ممکن است با تخمک در روز تخمکگذاری ملاقات کنند. در این دوره، بهویژه اگر چرخه قاعدگی فرد
لکه بینی چیست؟

لکه بینی چیست؟ لکه بینی یکی از مشکلات شایع در بین زنان است که میتواند به دلایل مختلفی ایجاد شود. بسیاری از زنان در طول زندگی خود حداقل یکبار با این مسئله روبهرو میشوند.
pms (پی ام اس) و روابط عاطفی

PMS (پی ام اس) و روابط عاطفی در دوران PMS، تغییرات هورمونی و فیزیکی ممکن است باعث شوند که فرد احساسات خود را به شکلی افراطی نشان دهد یا واکنشهایی متفاوت از حالت معمول داشته باشد. این تغییرات میتوانند منجر به سوءتفاهمها، افزایش تنشها و حتی کاهش سطح اعتماد در روابط شوند. برای زوجها، عدم درک صحیح از این شرایط و ناتوانی در مدیریت مؤثر PMS میتواند به ایجاد فاصله عاطفی و مشکلات ارتباطی منجر گردد. با این حال، اگر این دوره با آگاهی، همدلی و ارتباط مؤثر مدیریت شود، میتواند فرصتی برای تقویت روابط باشد. در این مقاله، به اهمیت کنترل PMS در روابط عاطفی و زناشویی پرداختهایم و راهکارهایی برای بهبود تعاملات و تقویت ارتباطات در این دوران معرفی خواهیم کرد. به کمک این راهکارها، زوجین میتوانند این دوره را به راحتی پشت سر بگذارند و حتی روابط خود را عمیقتر و مستحکمتر کنند. فهرست پی ام اس یا سندروم پیش از قاعدگی سندرم پیش از قاعدگی (PMS) یک پدیده پیچیده و رایج است که بسیاری از زنان در روزهای قبل از شروع قاعدگی خود تجربه میکنند. این سندرم به مجموعهای از علائم جسمی، احساسی و رفتاری اشاره دارد که میتواند زندگی روزمره فرد را تحت تأثیر قرار دهد. علائم PMS میتوانند شامل نوسانات خلقی، استرس، اضطراب، تحریکپذیری، خستگی و دردهای جسمانی مانند نفخ، سردرد و دردهای شکمی باشند. این علائم میتوانند به طور قابل توجهی کیفیت زندگی فرد را کاهش دهند و در برخی موارد موجب بروز مشکلات در روابط فردی و زناشویی شوند. تأثیر PMS بر روابط عاطفی سندروم پیش از قاعدگی (PMS) میتواند باعث تغییرات ناگهانی در خلق و خو شود که در نهایت به سوءتفاهمها، افزایش تنش و کاهش کیفیت ارتباط میان زوجین منجر میشود. برخی از رایجترین مشکلات ناشی از PMS در روابط عبارتند از: 1. تحریکپذیری و عصبانیت در طی این دوره، زنان ممکن است حساستر از همیشه شوند. هورمونها میتوانند تغییرات عمدهای در خلق و خو ایجاد کنند که باعث میشود فرد به راحتی تحریک شده و حتی بر سر مسائل بیاهمیت دچار عصبانیت و اضطراب شود. این حالت ممکن است باعث سوءتفاهمها و درگیریهای غیرضروری میان زوجین گردد. وقتی که یکی از طرفین در این شرایط قرار دارد، ممکن است دیگر قادر به کنترل واکنشهای خود نباشد، که این موضوع میتواند فشار زیادی بر روابط وارد کند. 2. احساس غم و افسردگی بسیاری از زنان در این دوران احساس بیارزشی، غم یا افسردگی میکنند. تغییرات هورمونی و فیزیکی در این دوره میتواند باعث شود فرد احساس کند که از نظر عاطفی و روحی تحت فشار است. این احساسات منفی میتواند باعث کاهش ارتباطات عاطفی میان زوجین و ایجاد فاصله عاطفی شود. اگر شریک عاطفی نتواند این وضعیت را درک کرده و حمایت لازم را ارائه دهد، ممکن است رابطه تحت تأثیر قرار گیرد و ارتباطات عاطفی ضعیفتر شود. 3. کاهش میل جنسی تغییرات هورمونی، به ویژه در سطح استروژن و پروژسترون، میتواند باعث کاهش میل جنسی در زنان شود. بسیاری از زنان در این دوره احساس بیمیلی یا تنش در روابط جنسی دارند که میتواند به سوءتفاهمهایی میان زوجین منجر شود. شریک جنسی ممکن است نتواند این تغییرات را درک کند و ممکن است احساس طرد شدن کند. این وضعیت میتواند تأثیرات منفی بر رابطه جنسی و عاطفی داشته باشد. 4. کاهش انرژی و خستگی خستگی و کاهش انرژی یکی دیگر از علائم رایج PMS است. زنان در این دوران ممکن است احساس کنند که توانایی انجام کارهای روزمره یا برقراری ارتباط مثبت با دیگران را ندارند. این کاهش انرژی میتواند به کاهش تعاملات مثبت و عاطفی میان زوجین منجر شود. زمانی که یکی از طرفین احساس میکند که انرژی لازم برای ارتباط یا تعامل با شریک زندگی خود را ندارد، ممکن است رابطه تحت فشار قرار گیرد و روابط عاطفی کمفشار و سرد شوند. 5. افزایش نیاز به حمایت عاطفی یکی از ویژگیهای بارز PMS این است که زنان در این دوره بیشتر از همیشه به درک و حمایت عاطفی نیاز دارند. آنها ممکن است احساس کنند که نیاز به توجه ویژه دارند و به همین دلیل، ممکن است درخواستهای بیشتری از شریک زندگی خود داشته باشند. اگر این نیازها نادیده گرفته شود، ممکن است احساس طرد یا ناامنی کنند. بنابراین، در این دوران، توجه و حمایت عاطفی از طرف شریک زندگی اهمیت زیادی دارد تا از بروز مشکلات و بحرانهای عاطفی جلوگیری شود. 6. کاهش اعتماد به نفس در دوره PMS، تغییرات هورمونی میتوانند منجر به احساسات منفی درباره ظاهر بدن یا سلامت فرد شوند. این تغییرات ممکن است باعث کاهش اعتماد به نفس در زنان شوند. این احساس ناامنی ممکن است بر روابط عاطفی تأثیر منفی بگذارد، زیرا فرد ممکن است احساس کند که شایسته توجه و محبت شریک زندگی خود نیست. این احساسات ممکن است به ضعف در برقراری ارتباطات عاطفی و ایجاد فاصله در روابط منجر شود. راهکارهای کنترل PMS برای بهبود روابط راهکارهای مختلف برای کنترل PMS (سندروم پیش از قاعدگی) وجود دارد که هدف آنها بهبود روابط عاطفی در دوران PMS است. این راهکارها میتوانند به زنان و شریک عاطفی آنها کمک کنند تا این دوره را با آرامش بیشتری پشت سر بگذارند و از بروز مشکلات در روابط جلوگیری کنند. 1. آگاهی و درک متقابل اولین و مهمترین گام در مدیریت تأثیرات PMS بر روابط، آگاهی و درک متقابل است. وقتی فردی که PMS را تجربه میکند و شریک زندگیاش از علائم و اثرات این دوره آگاه باشند، احتمال بروز سوءتفاهمها کاهش مییابد. شریک عاطفی باید بداند که تغییرات خلقی و جسمی ناشی از PMS معمولا موقتی و قابل کنترل است. درک این مسئله به فرد کمک میکند تا در مواجهه با واکنشهای غیرمنتظره یا عصبانیتهای بیدلیل، با صبر و همدلی برخورد کند. آگاهی از این وضعیت به فرد امکان میدهد که با درک بیشتری به شریک زندگی خود پاسخ دهد و از بروز تنشهای غیرضروری پیشگیری کند. 2. برقراری ارتباط مؤثر صحبت کردن صادقانه و بدون ترس از قضاوت درباره احساسات و نیازهای فرد در دوران PMS میتواند به حل بسیاری از مشکلات کمک کند. اگر فردی که PMS را تجربه میکند، احساس کند که شریک زندگیاش آماده شنیدن و درک او است، ممکن است حس آرامش بیشتری پیدا کند.
سندروم پیش از قاعدگی

سندروم پیش از قاعدگی (PMS) سندروم پیش از قاعدگی یا PMS یک وضعیت شایع در میان زنان است که معمولا چند روز تا دو هفته قبل از شروع قاعدگی رخ میدهد. این وضعیت میتواند تاثیرات فیزیکی، عاطفی و رفتاری داشته باشد که در برخی موارد زندگی روزمره فرد را مختل میکند. زنان ممکن است با تغییرات خلقوخو، دردهای جسمی و حتی مشکلات ارتباطی روبهرو شوند. علائم سندروم پیش از قاعدگی میتوانند از خفیف تا شدید متغیر باشند و بسته به هر فرد متفاوت هستند. این علائم معمولا با شروع قاعدگی کاهش یافته یا به طور کامل از بین میروند. درک بهتر این وضعیت میتواند به مدیریت مؤثرتر آن کمک کند. در این مقاله به بررسی کامل این سندروم، علائم، علل و روشهای درمان آن میپردازیم. فهرست سندروم پیش از قاعدگی چیست؟ https://liom.app/wp-content/uploads/2025/01/pms.mp4 سندروم پیش از قاعدگی به مجموعهای از علائم جسمی، روانی و رفتاری گفته میشود که معمولا در نیمه دوم چرخه قاعدگی (بعد از تخمکگذاری و قبل از شروع قاعدگی) ظاهر میشوند و با شروع قاعدگی کاهش مییابند. این علائم نتیجه نوسانات هورمونی در بدن هستند و میتوانند بر سلامت عمومی و کیفیت زندگی زنان تأثیر بگذارند. علائم سندروم پیش از قاعدگی شامل طیف گستردهای از نشانهها است که ممکن است در هر زنی متفاوت باشد. برخی از زنان فقط با تغییرات خفیف روبهرو میشوند، در حالی که برخی دیگر ممکن است علائمی شدید و ناتوانکننده را تجربه کنند. به همین دلیل، این وضعیت به عنوان یک چالش بهداشتی جدی شناخته میشود که نیازمند مدیریت مناسب و حتی مداخله پزشکی در موارد شدید است. علائم سندروم پیش از قاعدگی https://liom.app/wp-content/uploads/2024/12/pms3.mp4 علائم سندروم پیش از قاعدگی در سه دسته کلی طبقهبندی میشوند. علائم جسمی علائم جسمی سندروم پیش از قاعدگی (PMS) شامل تغییرات مختلفی در بدن است که معمولا چند روز تا دو هفته قبل از شروع قاعدگی ظاهر میشوند. این علائم ممکن است در شدتهای مختلفی بروز کنند و برخی از زنان آنها را به طور خفیف تجربه میکنند، در حالی که برای برخی دیگر ممکن است ناتوانکننده باشند. نفخ شکم: این حالت به دلیل تجمع مایعات در بدن و تغییرات هورمونی رخ میدهد. بسیاری از زنان احساس میکنند شکمشان متورم و سنگین شده است. مصرف غذاهای کمنمک و نوشیدن آب کافی میتواند این علامت را کاهش دهد. حساسیت و درد سینهها: سینهها ممکن است متورم، حساس یا دردناک شوند. این وضعیت به دلیل تغییرات در سطح هورمونهای استروژن و پروژسترون ایجاد میشود و معمولا بعد از شروع قاعدگی کاهش مییابد. سردرد و میگرن: تغییرات هورمونی بهویژه افت استروژن میتواند منجر به سردردهای شدید یا حتی میگرن شود. مصرف منظم آب، کاهش مصرف کافئین و مدیریت استرس میتواند کمککننده باشد. افزایش وزن موقت: احتباس آب در بدن یکی از دلایل افزایش وزن موقتی در این دوره است. این مسئله معمولا با شروع قاعدگی برطرف میشود. تنظیم رژیم غذایی و ورزش سبک میتواند به کاهش این علامت کمک کند. دردهای عضلانی و مفصلی: برخی زنان درد در عضلات و مفاصل خود احساس میکنند که میتواند ناشی از تغییرات التهابی و هورمونی باشد. کشش عضلات، ماساژ و مصرف مسکنهای مناسب میتواند تسکیندهنده باشد. چرا علائم جسمی بروز میکنند؟ علائم جسمی PMS نتیجه یک تعامل پیچیده بین تغییرات هورمونی، تغییرات شیمیایی در بدن و واکنشهای فیزیولوژیکی مرتبط با چرخه قاعدگی هستند. هرچند این تغییرات بخشی طبیعی از چرخه بدن هستند، شدت آنها میتواند از فردی به فرد دیگر متفاوت باشد. درک این مکانیسمها میتواند به زنان کمک کند تا این دوره را بهتر مدیریت کرده و بهبود کیفیت زندگی خود را تجربه کنند. مدیریت علائم جسمی PMS مدیریت این علائم با توجه به شدت آنها شامل تغییرات سبک زندگی، مصرف داروهای تجویزی یا استفاده از مکملهای ویتامینی و معدنی است. برای کاهش و مدیریت علائم جسمی سندروم پیش از قاعدگی، میتوان از راهکارهای زیر استفاده کرد: نفخ شکم و افزایش وزن موقت: مصرف غذاهای کمنمک، غنی از پتاسیم (مانند موز و سیبزمینی) و نوشیدن آب کافی میتواند تجمع مایعات در بدن را کاهش دهد. ورزش سبک مانند پیادهروی نیز کمککننده است. حساسیت و درد سینهها: محدود کردن مصرف کافئین، نمک و چربیهای اشباع و استفاده از مکملهایی مانند ویتامین E و کلسیم میتواند تأثیر مثبتی داشته باشد. استفاده از لباس زیر مناسب نیز میتواند به کاهش ناراحتی کمک کند. سردرد و میگرن: مدیریت استرس با تکنیکهای آرامسازی مانند مدیتیشن و یوگا، داشتن خواب کافی و منظم و کاهش مصرف محرکهایی مانند کافئین میتواند مؤثر باشد. در صورت نیاز، مصرف مسکنهای بدون نسخه مانند ایبوپروفن توصیه میشود. دردهای عضلانی و مفصلی: انجام ورزشهای کششی یا آرام مانند یوگا، استفاده از کیسه آب گرم روی محل درد و مصرف مکملهایی مانند منیزیم و امگا3 میتواند درد را کاهش دهد. در موارد شدید، مصرف داروهای ضدالتهاب غیر استروئیدی (NSAIDs) هم مؤثر خواهد بود. با این راهکارها، علائم جسمی PMS معمولا کاهش مییابد. در صورت شدت یا ماندگاری علائم، بهتر است به پزشک برای ارزیابی دقیقتر و تجویز درمان مناسب مراجعه کنید. علائم روانی علائم روانی سندروم پیش از قاعدگی (PMS) به تغییرات در وضعیت روانی و احساسی زنان در طول این دوره اشاره دارد. این علائم میتوانند تأثیرات قابل توجهی بر کیفیت زندگی داشته باشند و از فردی به فرد دیگر به شدت متغیر باشند. تغییرات خلقوخو: یکی از بارزترین علائم روانی سندروم پیش از قاعدگی، تغییرات ناگهانی و شدید در خلقوخو است. زنان ممکن است از احساس خوشحالی به غمگینی یا تحریکپذیری سریع تغییر کنند. این تغییرات معمولا به دلیل نوسانات هورمونی (مانند استروژن و پروژسترون) که در این دوره رخ میدهند، ایجاد میشود. اضطراب و استرس: بسیاری از زنان در دوران پیش از قاعدگی احساس اضطراب بیشتری دارند. این اضطراب میتواند شامل نگرانیهای بیدلیل یا احساس ناتوانی در مقابله با فشارهای روزمره باشد. این حالتها به علت تغییرات هورمونی و همچنین حساسیت به استرسهای محیطی بیشتر در این دوره ممکن است شدت یابند. افسردگی و احساس ناامیدی: افسردگی در این دوره ممکن است به صورت احساس غمگینی، ناامیدی یا کاهش علاقه به فعالیتهای روزمره بروز کند. برخی زنان ممکن است در این دوران احساس کنند که هیچ چیز در زندگی آنها تغییر نمیکند یا از انجام کارهایی که معمولا لذتبخش هستند، بیانگیزه شوند. این علائم میتوانند مشابه علائم افسردگی بالینی باشند، اما




